据《World Alzheimer Report 2018》统计,2018年全球有近5000万AD患者,到2050年预计将增加至1.52亿人。这对全球来说是极重的医疗负担。目前,美国FDA批准的六种AD治疗药物(卡巴拉汀、加兰他敏、多奈哌齐、美金刚、美金刚联合多奈哌齐和他克林)均为症状改善药物。这些药物既不能减轻AD的病理变化,也不能延缓疾病的病程进展。
9月6日,中国科学院上海药物研究所耿美玉课题组联合上海绿谷制药有限公司等研究团队在Cell Research杂志上发表了题为Sodium oligomannate therapeutically remodels gut microbiota and suppresses gut bacterial amino acids-shaped neuroinflammation to inhibit Alzheimer’s disease progression的研究论文,研究发现在AD的进程中,肠道菌群失衡导致外周血中苯丙氨酸和异亮氨酸的异常增加,进而诱导外周促炎性Th1细胞的分化和增殖,并促进其脑内侵润。侵润入脑的Th1细胞和脑内固有的M1型小胶质细胞共同活化,导致AD相关神经炎症的发生。同步,该团队发现新型AD治疗药物GV-971通过重塑肠道菌群平衡、降低外周相关代谢产物苯丙氨酸/异亮氨酸的积累,减轻脑内神经炎症,进而改善认知障碍,达到治疗AD的效果。

近年来,人们对胃肠道菌群的认知逐渐加深,大量的研究表明胃肠道菌群与代谢性疾病(肥胖、糖尿病、非酒精性脂肪肝等)、脑血管疾病、神经精神系统疾病、肿瘤等有着密切的关系。目前研究证实,肠道菌群失衡与自闭症、抑郁症、帕金森症、阿尔茨海默病等疾病有密切联系。
在本研究中,作者首先确认了在AD进程中,肠道菌群的改变与脑内侵润的免疫细胞具有相关性。研究使用了常用的5XFAD转基因(Tg)小鼠模型,他们发现,随着AD病程进展,Tg小鼠肠道菌群组成发生了显著改变。追踪Tg小鼠菌群结构的动态变化过程发现,在Tg小鼠2-3月龄时,拟杆菌门、厚壁菌门和疣微菌门丰度最高(Bacteroides 47.3%, Firmicutes 33.0% 和Verrucomicrobia 12.2%),然而到了7-9月龄时,则以厚壁菌门为主导(Firmicutes 62.8%)。这些结果表明随着AD的进展,Tg小鼠肠道菌群的组成发生了明显的改变。
有研究提示肠道菌群参与触发大脑神经炎症。因此,作者假设在AD进程中,以上菌群变化和神经炎症有密切关系,并加以确证。首先,利用IBA1染色和流式细胞分析发现,Tg小鼠脑内小胶质细胞(Microglia)在2-3月龄和7-9月龄呈现两种截然不同的激活状态。在2-3月龄时,促炎的M1型和神经保护的M2型小胶质细胞活化都在增加,随着疾病的进展,促炎的M1型小胶质细胞持续增加,并在7-9月龄时达到顶峰,然而神经保护的M2型小胶质细胞在3-5月龄开始下降,之后就维持在一个较低的水平。进一步分析AD进程中Tg小鼠脑中外周免疫细胞侵润状态,发现脑内外周侵润的CD45high细胞比例显著增高,并且CD4+T细胞的两个主要亚型Th1和Th2表现出和促炎的M1型、神经保护的M2型小胶质细胞相似的变化过程。显然,该研究表明随着肠道菌群的失衡,脑内的神经炎症模式转为以Th1细胞和M1型小胶质细胞活化为主导。那么在AD的进程中,肠道菌群的丰度和大脑免疫细胞的变化是否有关联呢?作者分析发现在7-9月龄富集的肠道菌群与脑内Th1和M1细胞比例呈正相关(图1),这些结果表明,在AD的进程中,肠道菌群变化和脑内免疫细胞以及神经炎症密切相关。
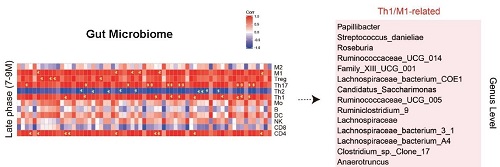
图1. 7-9月龄富集肠道菌群与脑内免疫细胞的相关性分析
作者进一步从正反两个方面证实了肠道菌群是大脑免疫细胞侵润以及小胶质细胞激活所必需的。一方面利用抗生素处理Tg小鼠,使肠道菌群丰度显著降低,这时脑中侵润的Th1细胞比例和M1型小胶质细胞的活化也明显降低。同窝饲养实验从另一个角度证实了肠道菌群对脑内神经炎症的驱动作用。同窝的野生型(WT)小鼠由于长期暴露于Tg小鼠的粪菌中,其体内的菌群组成更接近于Tg小鼠,使得其脑中Th1、M1细胞的比例显著升高、细胞因子的表达谱和认知功能也更接近于Tg小鼠。短期的粪菌移植实验也同样证实,正常小鼠接受Tg小鼠粪菌后,脑中Th1细胞比例明显增加。相反,Tg小鼠接受正常小鼠粪菌后,脑中Th1细胞比例明显减少。这些结果都表明,在AD进程中,肠道菌群改变可以驱动脑内外周免疫细胞侵润以及神经炎症反应。
与此同时,作者验证了该团队研发的治疗AD的寡糖类原创新药GV-971对AD转基因小鼠认知功能障碍的改善作用。作者利用水迷宫和Y迷宫实验证实,AD模型小鼠接受GV-971治疗3个月后,认知功能障碍有明显改善(图2)。同时,在去年结束的为期36周、多中心、随机、双盲、治疗轻、中度AD患者的临床3期实验中,GV-971能够明显改善轻、中度AD患者的认知功能障碍。
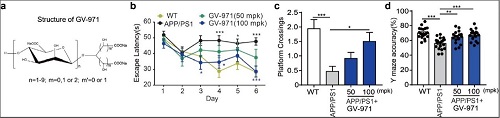
图2. GV-971对APP/PS1 转基因小鼠行为变化的影响
那么GV-971的作用机制是什么呢?作者进一步探究了GV-971是否通过影响肠道菌群进而影响AD进程。作者发现5XFAD转基因小鼠(Tg)口服GV-971一个月后,肠道菌群的组成更接近于野生型小鼠,且肠道菌群的分布发生了明显的双向变化。与肠道菌群的变化一致,GV-971治疗Tg小鼠后,之前脑内免疫细胞与肠道菌群间的相关性被打破,脑内促炎性Th1细胞比例下降,小胶质细胞的活化水平也显著降低,同时,脑内多种细胞因子水平广泛下降(图3)。并且,GV-971的治疗显著降低了Tg小鼠脑内Aβ斑块沉积和Tau蛋白的磷酸化,对Tg小鼠辨别学习能力也有明显的改善作用。这些结果表明,GV-971可以通过调节肠道菌群改善AD小鼠神经炎症和认知功能障碍。
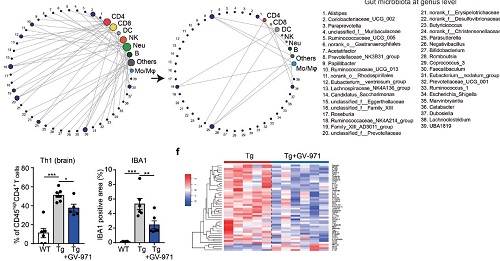
图3. GV-971通过调节肠道菌群来降低神经炎症
许多研究表明肠道菌群可以通过代谢产物影响宿主的免疫系统。那么,在AD的进程中,肠道菌群是否通过代谢产物调节大脑神经炎症呢?作者发现Tg小鼠粪菌培养上清可以刺激na?ve CD4+T细胞更多地分化成促炎性Th1细胞,说明菌群产生的相关代谢产物可以调节免疫细胞分化。通过非靶向代谢组学分析发现WT、Tg和GV-971治疗的Tg小鼠粪便中存在31种差异的代谢产物,这些代谢产物在Tg小鼠中与WT小鼠相比显著升高或降低,同时这种改变在GV-971处理后可以明显逆转。通过通路富集,作者发现这些代谢物主要集中在一些氨基酸相关代谢通路,特别是苯丙氨酸(Phenylalanine)等相关通路。
氨基酸可以通过特定的转运体被免疫细胞摄取,从而驱动免疫细胞的分化和增殖。于是作者检测了苯丙氨酸和异亮氨酸转运体SLC7A5的表达水平。他们发现在Th1细胞中存在SLC7A5表达。用13C同位素标记苯丙氨酸表明Th1细胞能够摄取苯丙氨酸,并且这种摄取可以被SLC7A5抑制剂阻断。进一步研究发现苯丙氨酸或异亮氨酸能刺激na?ve CD4+T细胞分化成Th1细胞,并可刺激Th1细胞的增殖。当给WT小鼠腹腔注射苯丙氨酸或异亮氨酸时,小鼠血液中Th1细胞的比例也显著增加。
GV-971 处理一个月可明显降低Tg小鼠粪便和血液样本中苯丙氨酸和异亮氨酸的含量,并且减少苯丙氨酸或异亮氨酸所诱导的Th1细胞的分化,同步降低苯丙氨酸诱导的Th1细胞增殖。
为了进一步验证上述小鼠模型上的研究结果是否在临床样本上具有可重现性,作者又比较了轻度认知障碍AD患者和对应年龄段的健康人血液中苯丙氨酸、异亮氨酸和Th1免疫细胞等含量的差别,结果发现轻度认知障碍AD患者Phe/Ile水平和Th1细胞含量比例较健康人均明显升高,提示了该工作具有潜在的临床转化价值。
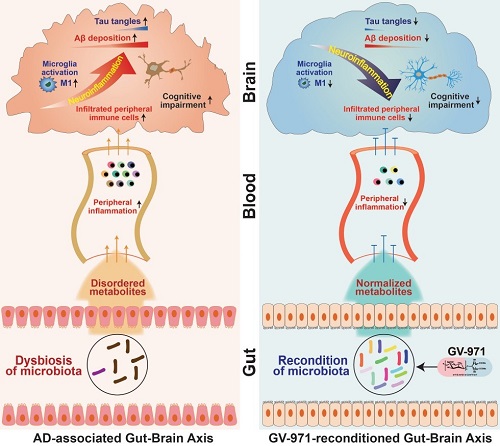
图4. AD进程中“肠脑轴”调节示意图及GV-971干预策略
综上,在AD进程中,伴随Aβ的沉积以及Tau蛋白的磷酸化的发生,肠道菌群的组成发生变化,继而导致代谢产物异常,异常的代谢产物刺激外周免疫炎症,促使炎性免疫细胞Th1向大脑侵润,引起脑内M1型小胶质细胞的活化,导致AD相关神经炎症的发生,最终导致认知功能障碍。口服GV-971能够重塑肠道菌群,降低异常代谢产物,阻止外周炎性免疫细胞向大脑的侵润,抑制神经炎症,同时减少Aβ的沉积和Tau蛋白的磷酸化,从而改善认知障碍,达到治疗AD的目的(图4)。
国际著名专家美国神经学协会主席、华盛顿大学David M. Holtzman教授等特别撰文在Cell Research 同期发表题为“The microbiome: A target for Alzheimer disease?”的亮点评述,全文中文翻译如下:

肠道菌群:阿尔茨海默病的新靶点?
近期越来越多的研究提示肠道菌群与阿尔茨海默病(AD)发病过程关联,但目前有关肠道菌群的改变是如何影响AD发生发展的病理过程却知之甚少。王薪懿等人在β淀粉样蛋白转基因小鼠模型中研究发现,肠道菌群失衡促进的外周免疫细胞侵润与AD病理学和行为学改变密切相关。
AD是一种神经退行性疾病,其引起的记忆和思维能力的进行性下降足以严重扰乱患者的日常生活。可以预见,随着人口老龄化,如果没有任何一款AD病程改变药物研发成功的话,未来AD在全球的发病率将会显著增加。非常遗憾的是,目前,针对减少大脑β淀粉样蛋白(Aβ)沉积或中和Aβ毒性药物的临床研究均以失败告终。事实上,研究证明早在AD患者出现认知功能障碍之前的15-20年,其脑内Aβ早已开始积聚,同步大脑还伴随其它病理变化,包括tau蛋白聚集和神经炎症的发生。AD对公众健康的巨大挑战不断激励着科学家们锐意进取、努力创新,探索研发可以针对AD发病机制不同方面、疾病发生不同阶段的候选药物。
免疫系统在AD发病机制中具有重要作用,无论是中枢神经系统内的先天性免疫,还是获得性免疫都开始受到关注,其中外周免疫系统在AD发生发展中的作用正在逐步成为领域研究的焦点。一些研究表明,AD患者和AD动物模型的大脑中存在着血液来源的白细胞(如淋巴细胞、单核细胞和中性粒细胞)。例如,在Aβ沉积的转基因小鼠模型中,抑制调节性T细胞(Treg)可导致Aβ的减少。另一项独立研究发现,包括T细胞和B细胞在内的外周免疫细胞缺失可导致Aβ的沉积量增加2倍以上。这些研究均提示外周免疫系统与肠道菌群之间存在密切的相互作用。
随着微生物在人类健康中的重要性逐渐被认可,越来越多的研究致力于探索肠道菌群失调、致病菌群定植与AD发病机制三者之间的联系。然而,非常遗憾的是,这些联系的具体机制目前尚不清楚。新近,发表于Cell Research的一篇文章中,王薪懿等来自中科院上海药物所和上海绿谷制药的研究人员睿智地在Aβ淀粉样蛋白转基因小鼠模型中证明了肠道菌群失衡可促进外周免疫细胞向大脑的侵润,进而增强小胶质细胞的活化,引起认知功能障碍和Aβ蛋白沉积。在此基础上,作者们又进一步研究了海洋寡糖抗AD新药GV-971对该过程的影响,GV-971刚于近期在中国完成了3期临床研究,其对轻、中度AD患者认知功能具有稳健、持续的改善作用,前景良好。通过本研究,他们也证明了GV-971可通过重塑肠道菌群的平衡、减少Aβ相关病理特征、改善认知功能障碍,为靶向肠道菌群治疗AD这一新策略提供了更翔实的证据。
作者们首先评估了Aβ淀粉样变性小鼠模型(5xFAD转基因小鼠)的肠道菌群特征。该模型鼠Aβ累积及聚集始于3月龄,海马区神经突触的丢失及认知功能障碍的出现则发生在7-9月龄。伴随上述病理特征的变化,5xFAD小鼠的肠道菌群组成也同步发生了显著变化,与之不同的是,同期野生型对照小鼠的肠道菌群组成则保持相对稳定。进一步研究发现7月龄时, 5xFAD模型小鼠厚壁菌门相对拟杆菌门菌群丰度的比率大幅增加。该现象在其他研究也有报道,它们共同支持了肠道菌群变化可伴随Aβ沉积这一观点。作者们随后研究了肠道菌群变化影响Aβ相关发病过程的机理。他们发现伴随Aβ积聚及其下游事件如神经突触退化和肠道菌群失衡的发生,促炎性小胶质细胞的数量在第7个月时也同步增加。有趣的是,外周侵润促炎T辅助细胞1(Th1)的数量也相应增加。这些结果表明,AD相关的肠道菌群失衡可能以某种方式刺激外周免疫细胞向大脑侵润,继而通过加剧神经炎症导致Aβ相关的病理变化。为了进一步验证上述发现,他们首先采用抗生素去除肠道菌群,结果发现5xFAD动物模型中活化的小胶质细胞和外周侵润性Th1细胞的数量均相应减少。反之,在与5xFAD小鼠同笼饲养的正常野生型小鼠中(可共享转基因型小鼠的肠道菌群)或者从5xFAD动物供体接受粪便微生物移植(FMT)的野生型小鼠中,均发现存在侵润性Th1细胞增加的现象。
接下来,文章作者扩展了他们对GV-971在减轻Aβ相关病理过程和缓解认知功能下降等方面的研究。通过使用5xFAD转基因小鼠,作者对GV-971是否可部分通过调节肠道菌群来改善认知障碍进行了实验。经口灌胃给予GV-971治疗一个月后,5xFAD转基因小鼠展示出明显的肠道菌群组成改变,且伴随Aβ斑块、大脑Th1细胞比例和小胶质细胞活化水平的减少。深入的机制研究发现,5xFAD转基因小鼠的粪便和血液中苯丙氨酸和异亮氨酸(Phe/Ile)的含量和野生型小鼠相比明显升高,且Phe/Ile能够诱导Th1细胞的分化和增殖。值得注意的是,GV-971则可将5xFAD转基因小鼠的Phe/Ile含量恢复至正常对照水平。作者进一步比较、验证了轻度认知障碍AD患者和对应年龄段的健康人,发现AD患者Phe/Ile水平和Th1细胞比例较正常人均明显升高,提示了该工作具有潜在的临床转化价值。
综上所述,该研究表明肠道菌群失调可导致Phe/Ile升高,继而介导Th1细胞的增殖/分化并向大脑侵润(图1),这些侵润的Th1细胞可进一步激活小胶质细胞并促进Aβ相关的病理过程。考虑到炎症免疫变化和肠道菌群失调在其他疾病中也占很大比例(例如,多发性硬化症中外周免疫细胞的参与、肥胖中厚壁菌门与拟杆菌的比率增加),因此目前尚不清楚该发生机制是否仅为AD所特有。另外,该研究表明重塑肠道菌群功能是GV-971的一种独特的作用机制,但仍不能排除GV-971存在其它的作用机制。事实上,GV-971可通过直接抑制神经炎症或β淀粉样蛋白纤维形成来阻止AD发病。特别值得提出的是,GV-971作用机制的阐述毫无疑问为深度理解靶向肠道菌群作为治疗AD新策略提供了重要的概念支持,为抗AD复杂疾病的药物研发提供全新干预方法。
专家点评 朱书(中国科学技术大学)
近年来,肠道微生物与疾病的研究无疑是生命科学领域最热门的话题之一,指数级增长的数据表明,“肠道-肠道微生物-大脑”双向调节系统不再仅仅是一个概念,这种双向作用模式组成了由上至下(top-down)和由下至上(down-top)的两种调节体系(图a)。由上至下的调节,如中枢神经系统对消化系统的调节可通过影响肠动力、肠分泌、粘膜通透性等,而影响肠道微生物组分。脑肠互动异常引发的疾病如肠易激综合征(IBS)、胃肠道紊乱等的作用机制正逐步清晰。而由下至上的调控,如肠道及肠道微生物调节大脑的功能及行为也越来越受到重视。目前,肠道菌群紊乱与一系列神经系统疾病包括自闭症、抑郁症、帕金森症、阿尔茨海默病等的关联性也越来越清晰。因此,针对这些神经系统疾病,研究人员的目光已逐步从靶向中枢神经系统转移到靶向肠道微生物或者肠道免疫特征的研究上来。
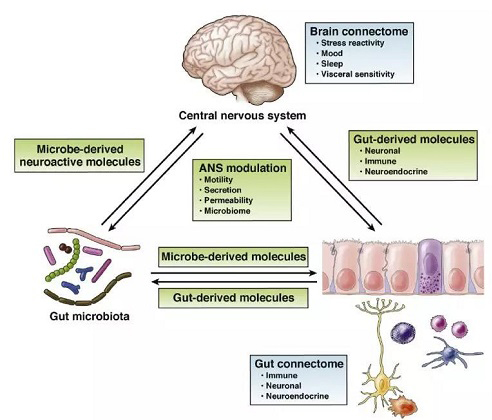
图a. 肠-肠道微生物-脑作用模式图
肠道微生物对大脑的一个主要调节方式是通过神经免疫和神经内分泌系统实现。肠道微生物通过短链脂肪酸(Short-chain fatty acids,SCFAs)、次级胆汁酸(Secondary bile acids,2BAs)、色氨酸(Tryptophan)等代谢产物与肠道内分泌细胞(Enteroendocrine cells,EECs)、肠道嗜铬细胞(Enterochromaffin cells,ECCs)以及肠道粘膜免疫系统交互作用进而触发级联放大反应。此外,肠道菌群也可以产生一些刺激神经组织的物质如γ-氨基丁酸(γ-aminobutyric acid)、5-羟色胺(5-HT)、去甲肾上腺素(Norepinephrine)、多巴胺(Dopamine)等通过直接或间接方式作用于大脑。尽管肠道与大脑的互作沟通方式多种多样,但是其因果关系特别是其精准的互作调控机制知之甚少。
目前,有关肠道影响神经退行性疾病研究中,对帕金森症(Parkinson’s disease,PD)的研究最为深入,且近期取得了一系列突破性进展,为其它神经退行性疾病的研究提供了重要范例。2016年12月,加州理工学院科学家们在Cell发文,首次颠覆性证实肠道细菌和PD之间的功能联系,发现肠道菌群产生短链脂肪酸(SCFA)可以激活大脑小胶质细胞,进而引发神经炎症,致使神经元损伤。今年6月26日,美国约翰霍普金斯大学研究人员在Neuron发文证实,错误折叠的α-突触核蛋白可以沿着迷走神经从小肠传播至大脑,通过切断迷走神经可阻止错误折叠α-突触核蛋白入脑,并提出阻断这种传播途径可能是预防帕金森病的关键所在,拓展PD干预新策略。7月18日发表在Nature上的一项最新研究表明,肠道感染可以在人类疾病相关基因PINK1敲除的小鼠模型中,引发免疫反应,导致运动障碍及多巴胺能神经元丢失等帕金森病样病变,提示肠道感染可以作为PD的触发事件。
阿尔茨海默病(AD)作为一种典型的神经退行性疾病,尽管发现已有百余年的历史,但其发病机制仍然不十分清楚。截至目前,有关参与AD发生发展的假说多达30余种,包括大家熟知的Aβ沉积、神经纤维缠结、神经炎症、颅脑外伤等。近年随着生命科学的飞速发展,不断拓展业界对AD发病复杂机制的深度认知,2015年弗吉尼亚大学的神经学家Jonathan Kipnis团队在Nature上发文指出,大脑中“排污管”脑膜淋巴管障碍导致的脑实质中Aβ沉积是AD发病的重要原因;2018年6月,西奈山医学院研究人员用大数据和无偏见(unbiased)系统研究体系,发现病原体参与AD的发生发展,证明人类疱疹病毒 6A (HHV-6A) 和 7 (HHV-7)与AD的关联最为密切。而肠道菌群失衡与AD发生发展的关联性研究正在成为业界高度关注的热点话题,有研究发现AD患者肠道菌群失调引起促炎菌群增加,进而导致大脑炎症因子水平升高,引发神经退行性疾病;实验动物则显示,AD小鼠肠道菌群的组成与健康小鼠不同,进一步研究发现无菌状态下的AD模型小鼠的大脑Aβ比AD模型小鼠显著减少,表明肠道菌群可影响Aβ沉积而影响AD病程进展。
近日,中国科学院上海药物研究所耿美玉课题组联合上海绿谷制药有限公司科研团队在Cell Research杂志上发表了题为Sodium oligomannate therapeutically remodels gut microbiota and suppresses gut bacterial amino acids-shaped neuroinflammation to inhibit Alzheimer’s disease progression的研究论文,进一步证实在AD发病过程中,肠道菌群紊乱自身足以引起脑内神经炎症,并首次发现菌群来源的氨基酸代谢产物的异常升高是菌群诱导神经炎症的一个重要机制,是导致AD认知障碍的关键。更重要的是,该团队首次揭示GV-971通过重塑肠道菌群平衡,降低肠道菌群代谢产物特别是苯丙氨酸和异亮氨酸的产生,降低外周及中枢炎症,减少脑内Aβ沉积和Tau过度磷酸化,从而改善认知功能障碍。
众所周知,AD患者的大脑促炎因子水平升高是一个普遍现象,有研究认为Aβ沉积导致炎性因子水平的升高;也有研究发现炎性因子升高是诱导Aβ沉积的原因。有趣的是,Aβ具有一定的抗菌活性,研究发现AD病人的额叶匀浆能够抑制白色念珠菌的生长;在小鼠和线虫AD模型中,Aβ可以聚集成网络、阻止沙门氏菌或念珠菌感染,提示感染性的免疫反应可刺激Aβ产生。基于AD患者肠道菌群具有其特殊组成,我们推测肠道中大量动态平衡的促炎和抑炎菌群在外界压力刺激条件下失去平衡、进而导致促炎反应发生,最终通过“脑-肠轴”促进神经炎症的发生(图b)。
耿美玉课题组的研究发现不但证实了上述这些疑问与猜想,而且首次提供了AD肠道菌群失调诱导大脑神经炎症的具体分子机制。她们发现肠道菌群失调导致包括苯丙氨酸和异亮氨酸在内的氨基酸的异常积累,这些异常氨基酸释放到外周血液,可促进Th1细胞等外周免疫细胞的分化和增殖,进而增加外周促炎型Th1等免疫细胞向大脑中的浸润,导致神经炎症的产生。上述研究成果为阐明AD复杂疾病的发病机制提供全新研究视角,为抗AD复杂疾病的药物研发提供全新干预策略。
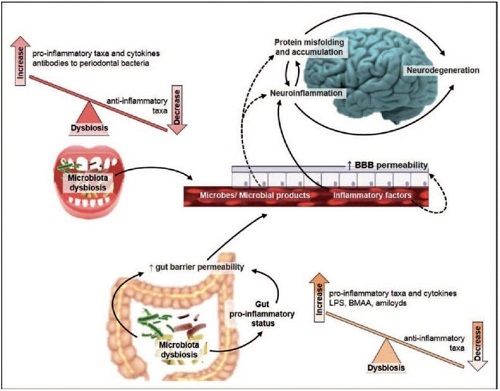
图b. 微生物在AD进程中可能的病理生理作用
目前,AD药物开发主要聚焦于靶向大脑β淀粉样蛋白(Aβ)沉积和神经细胞Tau蛋白聚集。截至目前,全球累计研发投入超过6000亿美元,临床试验失败药物有320余个,失败率高达99.6%,17年无AD治疗新药上市。众所周知,2016年底制药巨头礼来公司备受瞩目的靶向Aβ治疗性抗体药物Solanezumab临床3期失败,使靶向Aβ的理论学说受到巨大冲击。2019年3月21日,百健及其合作伙伴日本卫材对两项靶向Aβ的抗体治疗药物Aducanumab(BIIB037)的3期临床试验的宣停,标志着单一靶向Aβ干预策略的局限。有关Tau拮抗的多个药物处于临床的不同研究阶段,如TRx0237、RO7105705、C2N 8E12、BIIB092等,然而降低Tau蛋白能否有效治疗AD,以及降低其含量是否能导致其他的病理状态,目前尚存在巨大争议,这些均极大地挑战了传统“一药一靶”的AD治疗策略。
耿美玉教授团队首次揭示GV-971是通过靶向脑-肠轴发挥其治疗AD的作用。系统研究发现GV-971通过重塑肠道菌群平衡,降低肠道菌群代谢产物特别是苯丙氨酸和异亮氨酸的产生,降低外周及中枢炎症,减少脑内Aβ沉积和Tau过度磷酸化,从而改善认知功能障碍。除了靶向调节肠道菌群失衡外,GV-971还能直接透过血脑屏障,通过多位点、多片段、多状态地捕获Aβ,抑制Aβ聚集体的形成,并使已形成的聚集体解聚。GV-971这种独特作用机制的阐明为该药3期临床试验的显著有效性与安全性提供了重要的科学依据。
耿美玉教授团队长期致力于抗老年痴呆药物的研发,该研究有望为AD的治疗带来“中国方案”,填补AD治疗领域内全世界17年没有新药上市的空白。尽管这一“中国方案”是否能为AD的治疗带来革命性的变化尚需药物上市后在更多患者群体获益后再予评价,但本研究的科研成果无疑大大增强了我们对AD治疗改善的信心,并且为拓辟AD治疗新路径提供了翔实的实验依据。

上海药物所耿美玉团队与绿谷制药研究院的科研人员合影

